Der Begriff der Kognition bezieht sich auf die Funktionen des menschlichen Gehirns, die für die Aufnahme, die Verarbeitung und die Speicherung von Informationen verantwortlich sind. Das sind z. B. Gedächtnis, Aufmerksamkeit, Sprache, Orientierung und Denken.
Die Kognition eines Menschen kann durch viele verschiedene Ursachen gestört sein, ohne dass gleich eine Demenz vorliegt. In den letzten Jahren haben sich zwei Begriffe durchgesetzt, die solche kognitiven Störungen beschreiben: Die Begriffe subjektive kognitive Störung und leichte kognitive Störung. Diese Störungen können Vorboten einer Demenz sein. Sie können aber auch viele andere Ursachen haben.
Bei der subjektiven kognitiven Störung (Englisch subjective cognitive impairment / SCI) bestehen Gedächtnisstörungen und eventuell auch andere kognitive Störungen, die lediglich die betroffene Person selbst bemerkt. Die betroffene Person macht sich eventuell Sorgen darüber. Neuropsychologische Tests sind hier unauffällig.
Eine subjektive kognitive Störung kann viele verschiedene Ursachen haben, wie z. B. Stress. In manchen Fällen kann sie ein erster Hinweis für ein Frühstadium einer Alzheimer-Krankheit sein.
Bei der leichten kognitiven Störung (Englisch mild cognitive impairment / MCI) bestehen Gedächtnisstörungen oder andere Hirnfunktionsstörungen, die den betroffenen Personen selbst, aber meist auch Angehörigen und Bekannten, auffallen. Neuropsychologische Untersuchungen zeigen leichte Auffälligkeiten. Der Alltag der betroffenen Person ist allerdings durch die leichte kognitive Störung, im Gegensatz zum Vorliegen einer Demenz, nicht wesentlich beeinträchtigt.
Auch eine leichte kognitive Störung kann viele verschiedene Ursachen haben. In manchen Fällen deutet sie auf das Frühstadium einer Alzheimer-Krankheit hin. Es kommen aber auch viele andere Ursachen in Frage, wie z.B.:
- Depressionen
- Vitaminmängel
- Internistische Erkrankungen (z. B. Leber-, Nieren-, Schilddrüsen-, Bluterkrankungen)
- Arzneimittel-Nebenwirkungen
- Medikamentenmissbrauch
Wenn eine leichte kognitive Störung vorliegt, ist das Risiko, eine Alzheimer-Demenz zu entwickeln erhöht. Deshalb wird empfohlen, einerseits mögliche andere Ursachen wie z. B. einen Vitaminmangel zu behandeln und andererseits die kognitiven Störungen genau zu beobachten.
Die Alzheimer-Krankheit beginnt im Körper viele Jahre, bevor eine Demenz auftritt. In diesen frühen Phasen der Alzheimer-Krankheit kann es sein, dass die betroffenen Personen gar keine Krankheitssymptome haben oder dass eine subjektive kognitive Störung oder eine leichte kognitive Störung vorliegt.
Verschiedene Untersuchungen können schon in diesen frühen Krankheitsstadien Hinweise für das Vorliegen einer Alzheimer-Krankheit geben (z. B. Kernspintomographie, nuklearmedizinische Untersuchungen) bzw. mittels speziellen Biomarkern die Alzheimer-Krankheit nachweisen (z. B. im Liquor oder nuklearmedizinisch). Biomarker sind beispielsweise im Blut oder in anderen Körperflüssigkeiten oder Geweben messbare Merkmale, die Hinweise auf krankhafte Prozesse im Körper liefern können. Wichtige Biomarker für die Feststellung einer Alzheimer-Krankheit sind Beta-Amyloide und Tau-Proteine. Beides sind Eiweiße, die sich bei der Alzheimer-Krankheit außerhalb und innerhalb der Gehirnzellen ablagern.
Auch wenn es noch etwas Unklarheit zu den Ursachen der Entstehung der Alzheimer-Krankheit gibt, geht man davon aus, dass sowohl die Beta-Amyloid- als auch die Tau-Ablagerungen gemeinsam für die kognitiven Störungen bei der Demenz vom Alzheimer Typ verantwortlich sind. Man spricht von Amyloid-Pathologie und Tau-Pathologie. Sie sind nachweisbar durch labormedizinische Untersuchungen des Nervenwassers sowie durch nuklearmedizinische Untersuchungen (z. B. Amyloid-PET). Es gibt aber noch weitere Biomarker, die z.B. Nervenzellabbau oder Stoffwechselveränderungen im Gehirn anzeigen können, wie die Kernspintomographie des Gehirns oder das FGD-PET.
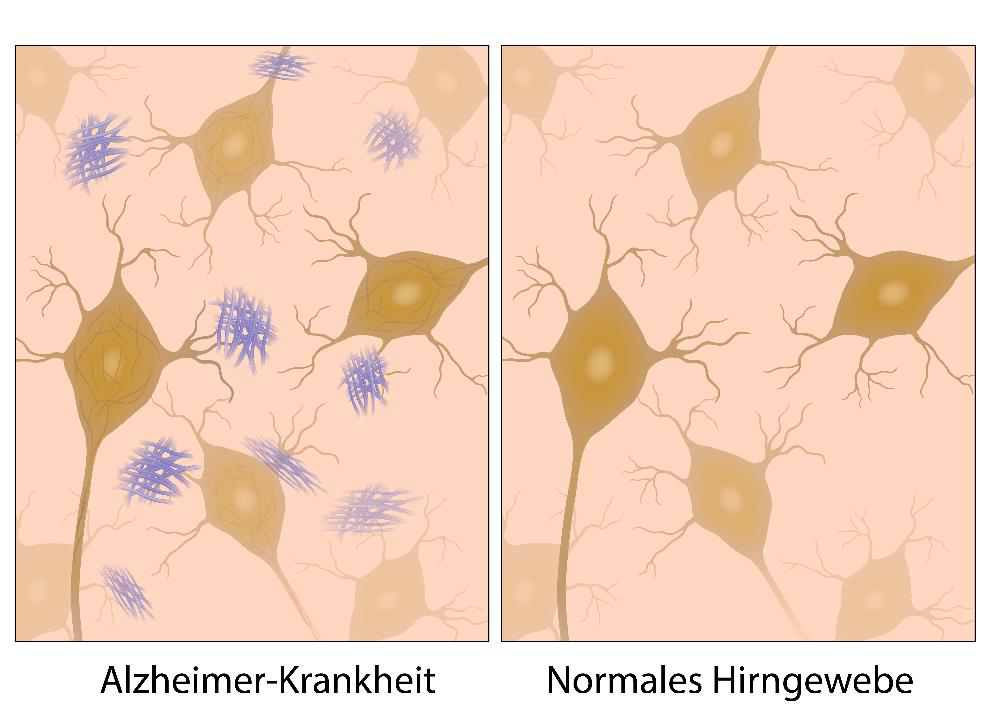
Darstellung von Hirngewebe bei Alzheimer-Krankheit mit typischen Beta-Amyloid-Ablagerungen und normalem Hirngewebe
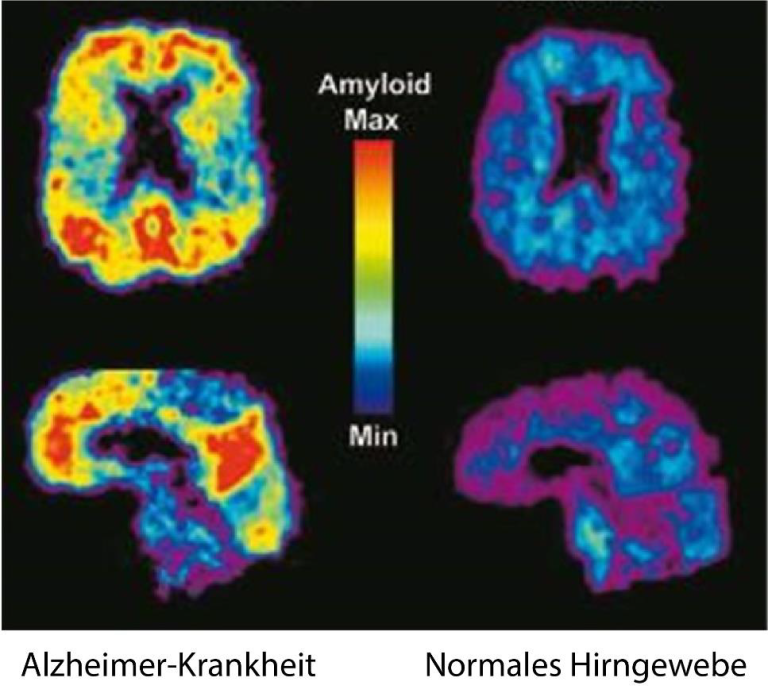
© University of Pittsburgh, PET Amyloid Imaging Group
Nuklearmedizinische Darstellung von Hirngewebe bei Alzheimer-Krankheit mit typischen Beta-Amyloid-Ablagerungen und normalem Hirngewebe. Beta-Amyloid-Ablagerungen (gelb bis rot) werden sichtbar.
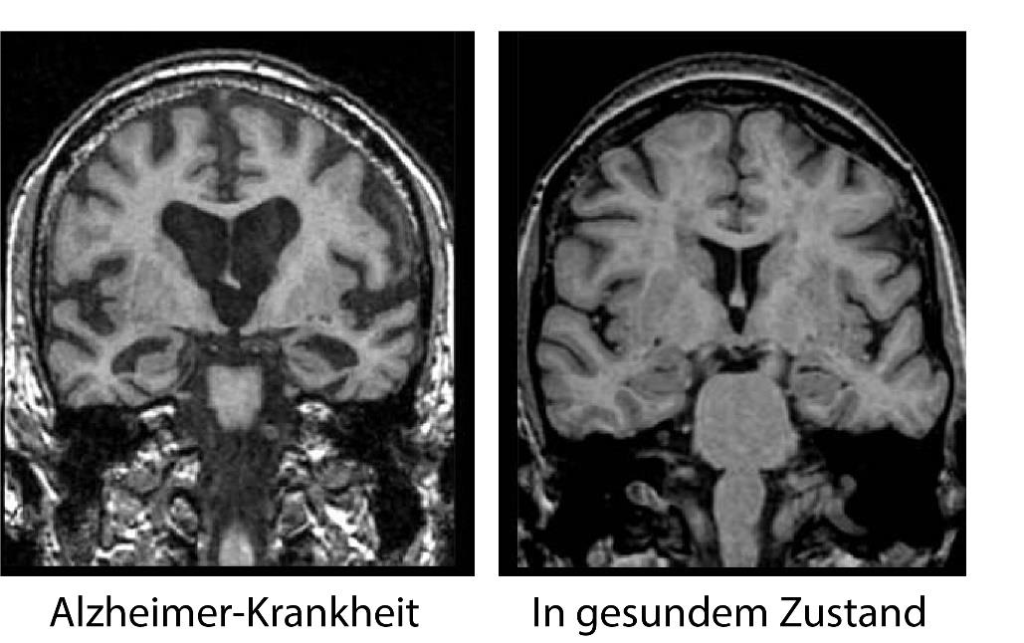
© Johns Hopkins Medicine,
Kernspintomographische Darstellung (cMRT) des Gehirns bei Alzheimer-Krankheit mit typischem Rückgang von Hirnvolumen (Atrophie) und in gesundem Zustand.
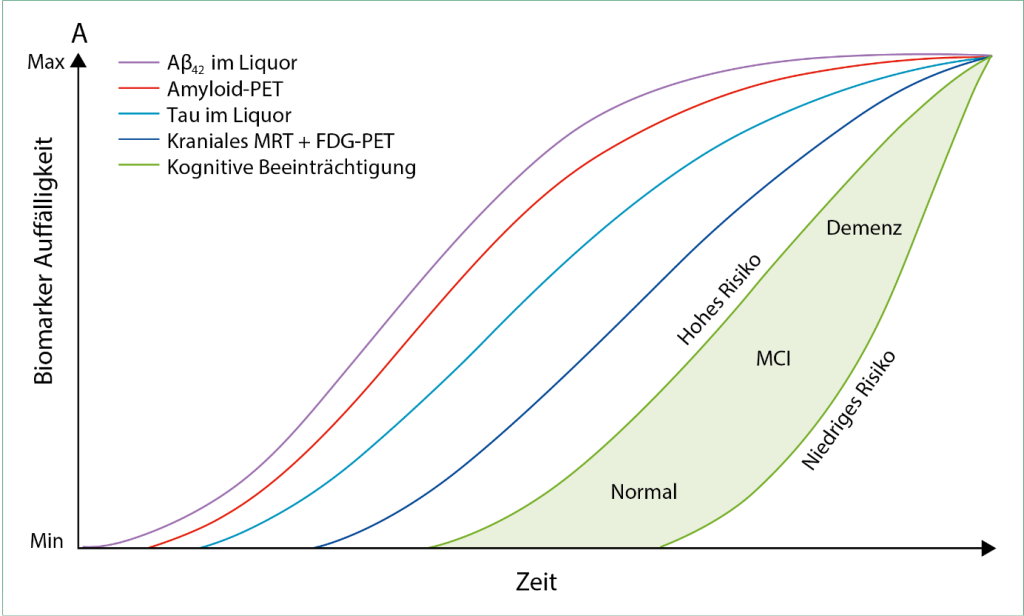
Die Graphik unten zeigt, wie durch Biomarker, insbesondere durch das gemeinsame Vorliegen von Amyloid-Pathologie und Tau-Pathologie und durch andere Untersuchungen eine Alzheimer-Krankheit schon sichtbar gemacht werden kann, bevor erste kognitive Störungen vorliegen und bevor eine Demenz auftritt. Die Graphik basiert auf einer Publikation von Jack et al. 2013, deren Lektüre wir bei weiterem Interesse empfehlen. Links in der Graphik zeigen sich Auffälligkeiten unterschiedlicher Biomarker, der grüne Bereich rechts zeigt das klinische Stadium (Normal / MCI / Demenz).
Redaktion: Dr. Julia Perry und Dr. Katrin Radenbach von der Universitätsmedizin Göttingen und Dr. Ayda Rostamzadeh von der Uniklinik Köln.
